Prévalence
L’étude la plus récente publiée en 2024 (OFEO) estime que près de 50% de la population française est en surcharge pondérale (surpoids ou obésité) avec une prévalence de l’obésité de près de 18% de dans la population adulte française. C’est une pathologie en forte augmentation.
Détaillons ici ses causes, ses impacts et les solutions adaptées à chaque profil.
Définition
L’OMS caractérise l’obésité comme une augmentation de la masse grasse ayant un retentissement néfaste sur la santé et se base sur le calcul de l’IMC (lien) pour des définir la corpulence. Les seuils d’IMC et de tour de taille diffèrent selon les ethnies.
L’obésité est une maladie chronique. Chronique signifie que cette pathologie ne guérit pas spontanément et affecte le bien-être physique, psychologique et social des individus.
L’obésité est une maladie multifactorielle : génétique, dérégulation de l’alimentation, réduction des activités physiques, psychologie, sommeil inadapté, sevrage tabagique, consommation excessive d’alcool, autres pathologies, prise de certains médicaments
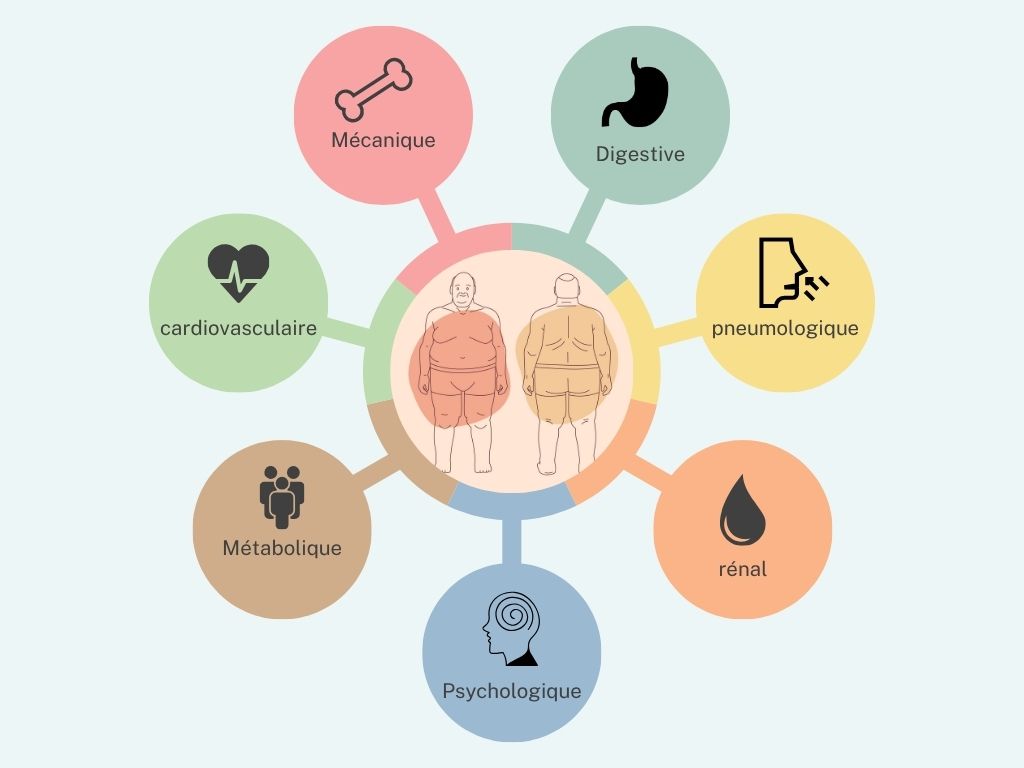
Conséquences multiples
L’objectif aujourd’hui est de mieux diagnostiquer l’obésité et son niveau de sévérité en évaluant l’excès de masse grasse (et non plus simplement le poids ou l’IMC) mais aussi le retentissement sur la santé et la qualité de vie des patients.
Excès de masse grasse, quel que soit l’IMC, sans retentissement = obésité préclinique
Excès de masse grasse, quel que soit l’IMC, avec retentissement médical = obésité clinique
Les retentissements physiques et psychiques sont nombreux :
- Complication métabolique dont sensibilité l’insuline, résistance à l’insuline et diabète, stéatose foie, goutte
- Complication Cardio vasculaire : HTA, cholestérol, triglycérides, infarctus du myocarde, insuffisance cardiaque, accident vasculaire cérébral, artérite des membres inférieurs
- Retentissement mécanique au niveau ostéoarticulaire : arthrose hanche, genou, lombalgie
- Urinaire : incontinence, insuffisance rénale
- Digestif : reflux gastro œsophagien, lithiase biliaire
- Pneumologique : essoufflement, ronflement et sas
- Appareil reproducteur : syndrome des ovaires polykystiques (SOPK), impuissance
- Cancer
- Psychologique : isolement, discrimination, grossophobie, autodépréciation
Phénotypage
Pour accompagner au mieux le patient il faut donc connaitre précisément quels sont les retentissements dans sa vie et grader la sévérité de cette obésité. On évaluera le « phénotypage » pour pour pouvoir apporter des solutions avec des niveaux de recours différents :
Grade 1a et 1b : situation non complexe
Grande 2 : situation complexe
Grade 3a et 3b : situation très complexe
Cette gradation dépend de 7 critères :
- IMC
- Retentissement médical
- Retentissement fonctionnel et sur la qualité de vie
- Présence ou non de troubles psychologiques ou cognitifs
- Etiologie de l’obésité
- Présence ou non de trouble du comportement alimentaire
- Trajectoire pondérale
Prise en charge
Comment
La prise en charge dépendra du phénotypage de l’obésité : selon le stade de sévérité et le retentissement sur la santé et la qualité de vie du patient on orientera la prise en charge sur des niveaux d’objectifs différents
Les objectifs portent sur 5 axes :
- Réparer et normaliser le comportement alimentaire
- Améliorer la qualité de vie du patient
- Encourager les comportements pro santé (impact à court terme et long terme)
- Améliorer la santé mentale (discrimination, isolement, dépréciation…)
- Agir sur le poids
- ➡ Prévenir toute prise de poids supplémentaire
- ➡ Favoriser la perte de poids
- ➡ Stabiliser le poids à long terme
Les soins peuvent comprendre l’alimentation, l’activité physique, la TCC (thérapie comportementale et cognitive), la prise de médicamenteuse, la chirurgie bariatrique
Qui peut vous accompagner
Médecins (généraliste, nutritionniste, endocrinologue, cardiologue, pneumologue, rhumatologue, hépato gastro-entérologue, gynécologue, psychiatres, chirurgien), sage-femme, infirmier, diététicien, psychologue, kinésithérapeute, enseignant en activité physique adapté, pharmacien, ergothérapeute…
Avec un suivi en ville ou en établissement SMR (soins médicaux et de réadaptation) en fonction du niveau d’atteinte de la pathologie et des difficultés rencontrées.
Dans tous les cas, comme pour toute pathologie chronique, l’ETP (éducation thérapeutique du parient) s’inscrit dans le parcours de soin. Cet accompagnement de co-construction du parcours, permet au patient d’être acteur de sa pathologie : la connaitre, la comprendre et engager des changements vers des comportements favorables à la santé. Ce sont des compétences à acquérir, petit à petit pour les inscrire dans une démarche à long terme.
En ce qui concerne l’alimentation, ce sera : évaluer son alimentation en quantité et en qualité, équilibrer son alimentation, adapter son alimentation au contexte, cuisiner, apprécier ses signaux internes (faim, rassasiement, satiété).
Si vous vous sentez concerné, prenez rendez-vous !